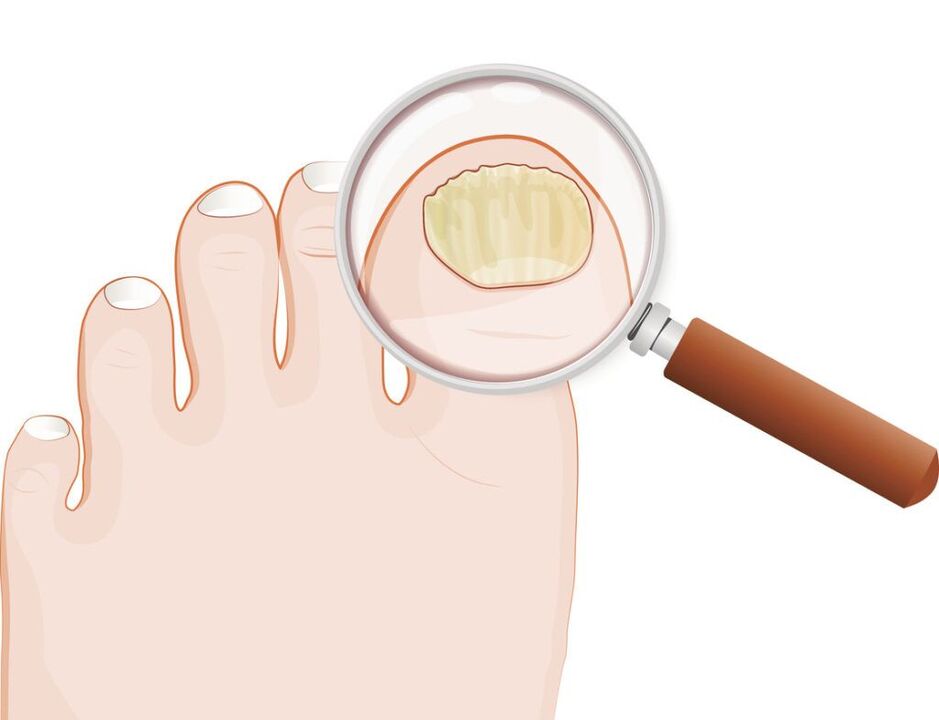
Grzybica paznokci(grzybica paznokci) to grzybicze zakażenie płytki paznokcia i otaczających ją struktur: fałdów paznokciowych, macierzy (części wzrostowej paznokcia) i łożyska paznokcia. Objawia się deformacją i pogrubieniem paznokci, zmianą ich koloru – paznokcie stają się białe lub żółte.
Ta choroba jest dość powszechna. Według niektórych danych częstość występowania grzybicy paznokci u Europejczyków sięga 10-12%, przekraczając znane wskaźniki z poprzedniej dekady. Występuje 1, 5 razy częściej u mężczyzn, ale zgłaszają się oni do lekarza 2 razy rzadziej niż kobiety. Częściej chorują osoby starsze, dzieci bardzo rzadko.
Głównym problemem w leczeniu tej choroby jest to, że pacjenci zgłaszają się do dermatologa długo po pojawieniu się pierwszych objawów. Z tego powodu patologiczny grzyb zajmuje duży obszar, a leczenie jest opóźnione.
Grzyby chorobotwórcze mogą być przenoszone wyłącznie przez osobę chorą. Bardzo często do zakażenia grzybiczego dochodzi w rodzinie, ponieważ nie udaje się na czas zidentyfikować jego źródła i nie podjąć odpowiednich środków zapobiegawczych.
Przyczyny choroby:najczęściej bezpośredni kontakt z pacjentem lub przedmiotami, których używa (buty, ubrania, maty łazienkowe, myjki, akcesoria do manicure). Do infekcji często dochodzi podczas wizyt na siłowniach, łaźniach, saunach i basenach.
Rozwojowi choroby sprzyjają mikrouszkodzenia – pęknięcia w fałdach międzypalcowych, które powstają na skutek otarć, nadmiernego pocenia się, wysuszenia skóry, złego wysuszenia po zabiegach wodnych oraz płaskostopia.
Grzybica paznokci może wystąpić także przy współistniejących chorobach układu hormonalnego (cukrzyca, otyłość, niedoczynność tarczycy), chorobach naczyń kończyn (niewydolność żylna, limfostaza), zaburzeniach immunologicznych, a także przy stosowaniu antybiotyków, kortykosteroidów i leki cytostatyczne. W wyniku powyższych chorób dochodzi do zaburzenia mikrokrążenia krwi w okolicy paznokci i obniżenia naturalnej odporności, co przyczynia się do rozwoju infekcji wtórnych.
Grzybicę paznokci wywołują następujące rodzaje grzybów:
- dermatofit;
- grzyby drożdżopodobne z rodzaju Candida;
- grzyby pleśniowe.
W zależności od rodzaju patogenu, penetracja infekcji grzybiczej i obraz kliniczny przebiegają inaczej, dlatego różnią się także podejścia do terapii.
Paznokcie u nóg są dotknięte grzybem 10 razy częściej niż paznokcie. W większości przypadków grzyb jest wywoływany przez dermatofity (na przykład Trichophyton rubrum). Pozostałe przypadki są najczęściej powodowane przez pleśnie niedermatofityczne (Aspergillus, Scopulariopsis, Fusarium).
Jeśli zauważysz podobne objawy, skonsultuj się z lekarzem. Nie należy samoleczyć się – jest to niebezpieczne dla zdrowia!
Oprócz grzybicy paznokci może rozwinąć się także grzybica stóp. Grzybica stóp (dermatofitoza, Tinea pedis) to choroba skóry stóp, którą wywołują grzyby chorobotwórcze lub oportunistyczne. Zmiany skórne na stopach charakteryzują się łuszczeniem, któremu towarzyszy swędzenie. W przypadku zmian o większym nasileniu, na tle zaczerwienionej i obrzękniętej skóry, na podeszwach stóp oraz w przestrzeniach międzypalcowych pojawiają się nadżerki i głębokie pęknięcia, którym towarzyszy ból i utrudniają chodzenie.
Pojawienie się nowoczesnych leków przeciwgrzybiczych poprawiło sytuację epidemiologiczną, jednak grzybica stóp w dalszym ciągu pozostaje jednym z najważniejszych problemów dermatologii-wenerologii. Stosowanie niektórych leków jest ograniczone u osób starszych i pacjentów z chorobami przewlekłymi.
Drogi zakażenia
Ryzyko zarażenia grzybem jest szczególnie wysokie w miejscach publicznych o dużej wilgotności. Są to sauny, baseny, siłownie, łaźnie publiczne itp. Najczęstsze drogi zakażenia:
- bezpośredni kontakt z osobą zakażoną. Tutaj grzyb przenosi się ze swojego siedliska do zdrowych obszarów, powodując w ten sposób infekcję;
- sposób domowy. W tym przypadku do zakażenia dochodzi podczas korzystania z rzeczy osobistych pacjenta: butów, artykułów higieny osobistej itp.
Czynniki ryzyka
Częstość występowania grzybicy paznokci wzrasta po 60. roku życia. W tej chwili prawdopodobieństwo wystąpienia takiej infekcji wynosi 60%, co tłumaczy się spowolnieniem metabolizmu, szczególnie w dystalnych (odległych) częściach ciała, którymi są palce rąk i nóg.
Inne czynniki ryzyka rozwoju grzyba paznokci obejmują:
- cukrzyca;
- żylaki;
- urazy paznokci i sąsiadujących tkanek;
- HIV i inne schorzenia związane z niedoborami odporności;
- długotrwałe stosowanie antybiotyków;
- osłabiony układ odpornościowy;
- choroby naczyniowe i skórne, zapalenie skóry, wysypka pieluszkowa;
- zaburzenia w dopływie krwi do kończyn;
- niewystarczająca higiena.
Objawy grzybicy paznokci (grzybica paznokci)
Im dłużej trwa choroba, tym wyraźniejsze stają się jej objawy. Główne objawy grzybicy paznokci obejmują:
- dyschromia – zmiana koloru paznokcia na żółty, czarny, zielony, szary lub brązowy (rodzaj zabarwienia zależy od rodzaju grzyba);
- onycholiza - oddzielenie płytki paznokcia od łożyska;
- zmiana grubości płytki paznokcia;
- hapalonychia - zmniejszenie grubości płytki i jej zmiękczenie;
- koilonychia - paznokieć wygląda na wklęsły, w kształcie łyżeczki;
- pachyonychia – pogrubienie płytki paznokcia, przerost paznokcia;
- onychogryfoza - pogrubienie, przebarwienie płytki paznokcia, zakrzywione w kształcie dzioba;
- zmiana grubości łożyska paznokcia (hiperkeratoza – pogrubienie łożyska paznokcia);
- zmiany na powierzchni płytki paznokcia: wgłębienia, bruzdy, wypukłości;
- zmiany w fałdach paznokci i otaczającej skórze (paronychia – zapalenie bliższego wału paznokcia).
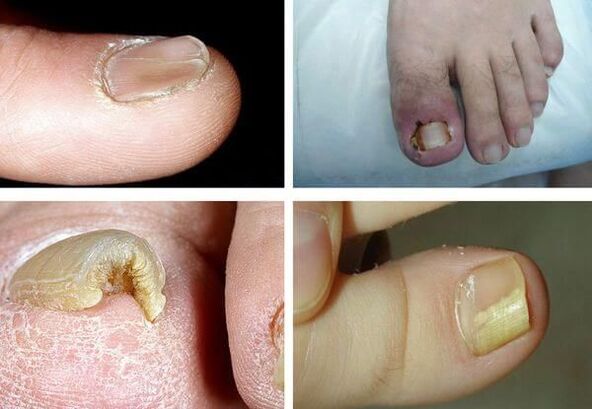
Warto zaznaczyć, że żaden z objawów nie jest patognomoniczny, czyli jednoznacznie odpowiedni dla konkretnego patogenu, dlatego nie da się go określić na podstawie objawów – potrzebne są dodatkowe badania.
Patogeneza grzybicy paznokci (grzybica paznokci)
Patogeneza choroby zależy od tego, w jaki sposób grzyb dostał się na skórę i paznokcie.
Typ dystalny podpaznokciowy:jeśli grzyb wniknął w skórę w okolicy fałdów paznokciowych lub w okolicy dystalnej, wówczas infekcja rozprzestrzenia się przez wolny brzeg paznokcia w łożysku i dalej do matrycy. Początkowo płytka paznokcia może się nie zmieniać, ale później, na skutek nadmiernego rogowacenia, stopniowo odsuwa się od łożyska paznokcia i staje się żółtawa. Płytka paznokcia może stopniowo pogrubiać.
Typ powierzchni biały:Jeśli na powierzchni paznokcia utworzą się białawe zmiany, z czasem grzyb zajmie całą płytkę paznokcia. Paznokieć gęstnieje, kruszy się i nabiera szarobrązowego odcienia. W tym przypadku nie ma to wpływu na macierz i nabłonek łożyska paznokcia. Nie ma stanu zapalnego otaczającej skóry.
Typ podpaznokciowy proksymalny:grzyb może rozprzestrzeniać się ze skóry i fałdów okołopaznokciowych na płytkę paznokcia i dalej do macierzy, docierając do dystalnych części płytki paznokcia. Na paznokciu w okolicy dziury i łożyska paznokcia pojawiają się plamy, następuje odklejanie się płytki paznokcia. Nie stwierdza się istotnego stanu zapalnego łożyska i macierzy paznokcia.
Całkowity typ dystroficzny:Dotknięty jest cały paznokieć. Bliższe części fałdu paznokciowego zanikają lub pogrubiają się, przez co płytka paznokcia nie może się już formować ani rosnąć.
Istniejebiofizyczna koncepcja patogenezy grzybicy paznokci, która stwierdza, że w czasie choroby dochodzi do konfrontacji dwóch sił: kolonii grzybów rosnącej w kierunku macierzy oraz naturalnego wzrostu paznokcia od macierzy do dalszego brzegu. Dlatego w przebiegu grzybicy paznokci kluczowa jest szybkość wzrostu paznokcia – im szybciej rośnie paznokieć, tym szybciej nastąpi wyleczenie. Być może właśnie to wyjaśnia niską częstość występowania choroby u dzieci, ponieważ ich paznokcie rosną szybciej niż u dorosłych i osób starszych.
Klasyfikacja i etapy rozwoju grzybicy paznokci (grzybica paznokci)
Istnieje następująca klasyfikacja onchomykozy:
- dystalny podpaznokciowy;
- powierzchowny biały;
- proksymalny podpaznokciowy;
- totalna dystrofia.

Według klasyfikacji Arievicha (1970):
- normotroficzny: w grubości paznokcia występują paski o żółtawym i białawym zabarwieniu, ale kształt płytki paznokcia się nie zmienia, nie występuje nadmierne rogowacenie podpaznokciowe;
- przerostowy:płytka paznokcia żółknie, pogrubia z powodu nadmiernego rogowacenia podpaznokciowego, staje się łamliwa, ma postrzępione krawędzie;
- dystroficzne:przerzedzenie i oddzielenie płytki paznokcia od łożyska paznokcia następuje wraz z tworzeniem się pustek.
Powikłania grzybicy paznokci (grzybica paznokci)
Długotrwała grzybica paznokci zwiększa ryzyko rozwojustopa cukrzycowa(powstanie owrzodzeń troficznych na nogach) izgorzeljeśli pacjent ma cukrzycę lub choroby naczyniowe kończyn dolnych.
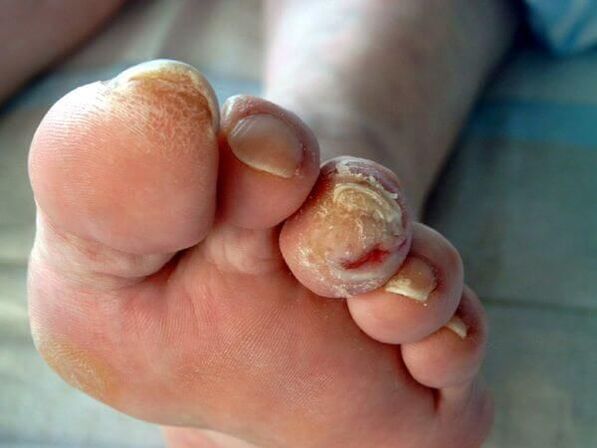
W stanach immunosupresyjnych (pierwotne i wtórne niedobory odporności) grzyby mogą przedostać się na skórę, narządy wewnętrzne i wywołać alergizację organizmu. Może to objawiać się wysypką skórną, a nawet rozwojem astmy oskrzelowej.
W nieskomplikowanym przebiegu choroba powoduje objawy tradycyjne dla grzyba, powodując jedynie silny dyskomfort u człowieka. Ale bez leczenia grzybica paznokci może powodować powikłania. Najczęściej objawiają się dodatkiem infekcji bakteryjnej.
Czasami grzybica paznokci ma bardzo ostry przebieg i objawia się pojawieniem się pęcherzy, owrzodzeń i miejsc płaczących na skórze w pobliżu paznokcia. W ciężkich przypadkach choroba przybiera postać uogólnioną. Oznacza to, że grzyb paznokci rozprzestrzenia się na narządy i układy wewnętrzne, a wówczas pacjent będzie wymagał pilnej hospitalizacji.
Diagnostyka grzybicy paznokci (grzybica paznokci)
Przed zapoznaniem się z metodami diagnozowania grzybicy paznokci należy wyjaśnić, jak prawidłowo pobrać materiał do badań (pacjent robi to samodzielnie lub przygotowuje paznokcie przed diagnozą). Przed pobraniem materiału do badań należy potraktować płytkę paznokcia 70% alkoholem, aby uniknąć zanieczyszczenia innymi bakteriami.
Sposób pobierania materiału różni się w zależności od postaci grzybicy paznokci:
- forma powierzchniowa- wykonać zeskrobanie z płytki paznokcia;
- postać dystalna- konieczne jest zeskrobanie zarówno z łożyska paznokcia, jak i kawałka płytki paznokcia;
- proksymalna postać podpaznokciowa- pobiera się materiał wiertłem lub wykonuje się biopsję paznokcia lub zeskrobanie z łożyska paznokcia.
Najszybszą metodą oznaczania grzybów patologicznych w paznokciach jestmikroskopia. Technika: badany materiał traktuje się roztworem alkalicznym w celu rozpuszczenia keratyny. Aby nitki grzybów były lepiej widoczne, do alkaliów dodaje się atrament. Następnie powstały preparat bada się pod mikroskopem.
Ta metoda badawcza jest najszybsza i najbardziej obiektywna. Czułość dochodzi do 80%. Wady tej metody obejmują fakt, że podczas jej stosowania nie można określić rodzaju patogenu.
Kultura bakteriologiczna: jest dodatkową metodą diagnostyki grzybicy paznokci. Materiał wysiewa się na specjalne podłoże, a wynik interpretuje się pod mikroskopem po 2-3 tygodniach. Metoda ta pozwala określić rodzaj patogenu – pomaga to w ustaleniu taktyki leczenia i doborze leków na podstawie wrażliwości. Ale wadą badania jest to, że zajmuje dużo czasu, a jego czułość wynosi tylko 30-50%.
Biopsja: Przy użyciu skalpela i zastosowaniu znieczulenia obcina się paznokieć wraz z łożyskiem. Materiał zanurza się w roztworze formaldehydu i przesyła do laboratorium do badania histologicznego. Zaletą tej metody jest to, że jest bardzo czuła i pozwala określić obecność patologicznego grzyba w materiale.
Wady: niemożliwe jest zidentyfikowanie patogenu, a także ustalenie żywotności mikroorganizmów, metoda jest kosztowna i pracochłonna.
Diagnostyka genowa: metoda badań biologii molekularnej (PCR). Jest to jedna z nowych i bardzo czułych metod diagnozowania grzybicy paznokci - pomaga wykryć DNA czynnika sprawczego choroby. W naszym kraju zaleca się wprowadzenie tego typu diagnostyki w tych placówkach medycznych, które posiadają laboratoria PCR, jednak na razie planowane jest wprowadzenie systemów testowych do identyfikacji dermatofitów i pleśni dopiero w laboratoriach. Metoda pozwala określić rodzaj patogenu, a jej czułość waha się w granicach 80-90%. Wady: wysoki koszt, niedostępność, brak standardów technologicznych i złożoność wdrożenia.
Coraz częściej lekarze wprowadzają je do praktykidermatoskopia. Metodą tą można ocenić zmiany w kolorze i strukturze paznokcia, a także stan otaczających go struktur. Badanie dermatoskopowe pozwala na dokładniejszą ocenę głębokości uszkodzeń płytki paznokciowej i dokładniejsze obliczenie wskaźnika ciężkości grzybicy paznokci (KIOTOS).
Przede wszystkim pacjent kierowany jest na badanie mikroskopowe, które pozwala zidentyfikować obecność patogenu. W przyszłości konieczne jest określenie jego rodzaju, aby wybrać odpowiednie leczenie grzybicy paznokci. W JSC „Medycyna" (klinika akademika Roitberga) w centrum Moskwy stosowane są najnowocześniejsze i najbardziej rozpowszechnione metody diagnozowania grzybicy paznokci:
- badanie kulturowe próbki biologicznej dotkniętej tkanki. W tym celu umieszcza się go w sztucznej pożywce, gdzie hoduje się patogen w celu określenia jego rodzaju;
- metoda reakcji łańcuchowej polimerazy (PCR) służąca do wykrywania DNA patogenu w próbce dotkniętej tkanki.
Kiedy udać się do lekarza
Wiele osób, które zetknęły się z grzybicą paznokci, wie, że choroba rozwija się powoli i jest niezwykle trudna w leczeniu. Dlatego bardzo ważne jest, aby skonsultować się z lekarzem, gdy pojawią się pierwsze objawy choroby. Dermatolog leczy grzybicę paznokci w naszej klinice w centrum Moskwy. Specjalista zapewni kompetentną pomoc i poprowadzi Cię aż do całkowitego wyzdrowienia.
Przygotowanie do wizyty u lekarza
Przed wizytą u dermatologa ważne jest, aby nie leczyć dotkniętych obszarów paznokci niczym, tj. nie używaj leków, w tym jodu i zieleni brylantowej. Należy także unikać stosowania kremów i maści przeciwgrzybiczych. Na wizycie należy wykonać wszystkie wcześniej wykonane badania, także w kierunku innych chorób. Dotkniętych paznokci nie należy obcinać przez 3-4 dni przed konsultacją.
Leczenie grzybicy paznokci (grzybica paznokci)
Istnieje kilka rodzajów leczenia grzybicy paznokci:
- Terapia lokalna.
- Terapia systemowa.
- Terapia skojarzona.
- Terapia korekcyjna.
Terapia lokalnapolega na aplikacji leków na płytkę paznokcia i fałdy paznokciowe. Wskazania do terapii miejscowej:
- Ograniczona forma uszkodzenia płytki paznokcia (wg KIOTOS).
- Istnieją przeciwwskazania do przepisywania leków ogólnoustrojowych: nadwrażliwość, choroby wątroby, zaburzenia czynności nerek, ciąża, laktacja.
Zaletą tej terapii jest to, że na powierzchni paznokcia tworzą się duże stężenia środka leczniczego, który nie przenika do krwioobiegu. Nie ma skutków ubocznych stosowania leków przeciwgrzybiczych - nudności, utrata apetytu, bóle brzucha. Wadą tej metody jest to, że substancja lecznicza nie zawsze dociera do siedliska patogenu, szczególnie jeśli grzyby zlokalizowane są w łożysku paznokcia lub macierzy. To z kolei może prowadzić do niepowodzenia leczenia. Ten rodzaj leczenia jest bardzo pracochłonny, ponieważ przed zastosowaniem leku konieczne jest usunięcie dotkniętej części paznokcia.
Metody usuwania dotkniętych paznokci:
- Usuwanie mechaniczne za pomocą pilników, szczypiec lub wiertła.
- Stosowanie plastrów keratolitycznych. Przed nałożeniem tynku keratolitycznego skórę wokół paznokcia uszczelnia się plastrem, na wierzch nakłada się masę gipsową (mocznik z kwasem salicylowym) i uszczelnia plastrem samoprzylepnym. Masę gipsową wymienia się co 2-3 dni. Po każdym usunięciu dotknięty fragment paznokcia usuwa się mechanicznie.
- Chirurgiczny. Operacja ta jest bardzo bolesna i traumatyczna, ponieważ po usunięciu płytki paznokcia strefa wzrostu może zostać uszkodzona, co prowadzi do odrastania zdeformowanych paznokci.
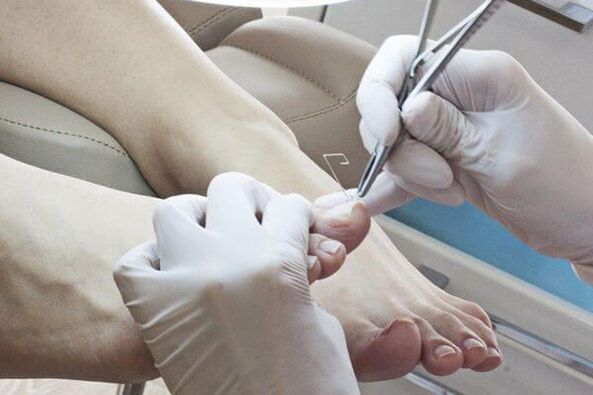
Po usunięciu dotkniętej płytki paznokcia stosuje się miejscowe środki przeciwgrzybicze.Leki przeciwgrzybiczewyróżnia się miejscem zastosowania:
- nałożone na paznokieć: lakiery;
- nakładać na wałki: kremy, maści, roztwory.
Najbardziej badanym lekiem do stosowania miejscowego jest1% roztwór naftyfiny, która posiada bazę dowodową dotyczącą skuteczności leczenia opartą na metaanalizie Cochrane. Produkt jest na bazie wody, co ułatwia penetrację substancji przeciwgrzybiczej w dotknięty obszar. Lakiery, których aktywnymi składnikami są cyklopiroks i amorolfina, mają odwodnioną bazę, co ogranicza przenikanie leku do głębokich warstw. Dlatego dermatolodzy uważają stosowanie lakierów za niezadowalające i coraz częściej preferują produkty na bazie wody.
Aby uzyskać rezultaty terapii miejscowej, konieczne jest przestrzeganie schematu leczenia, ważne jest, aby pacjent wykazał się odpowiedzialnością, konsekwencją i cierpliwością. Czas trwania terapii może wynosić do 12 miesięcy.
Terapia systemowapozwala lekowi przeciwgrzybiczemu przedostać się do krwioobiegu do miejsca zmiany chorobowej, nawet jeśli zaatakowane zostanie łożysko paznokcia i macierz. Wysokie stężenie leku pozostaje w dotkniętym obszarze przez długi czas po zakończeniu stosowania. Wady tego typu leczenia wiążą się z ryzykiem wystąpienia skutków ubocznych i toksycznych.
Wskazania do terapii systemowej:
- Najczęstsze formy uszkodzeń płytki paznokciowej.
- Brak efektu leczenia miejscowego (tzn. po 6 miesiącach leczenia grzybicy paznokci na dłoniach i 9-12 miesiącach leczenia grzybicy paznokci stóp zdrowe paznokcie nie odrosły).
Aby określić taktykę leczenia, stosuje się KIOTOS (Clinical Index for Assessing the Severity of Onychomycosis by Sergeev), zaproponowany przez A. Yu. Sergeeva w 1999 r. Jest stosowany jako standard terapeutyczny w różnych krajach na całym świecie.
Lekido leczenia grzybicy paznokci można sklasyfikować w następujący sposób:
- leki przeciwgrzybicze – mają działanie przeciwgrzybicze;
- środki antyseptyczne – mają działanie przeciwgrzybicze i przeciwbakteryjne. Są rzadko stosowane, tylko jeśli nie ma innych środków przeciwgrzybiczych;
- wieloskładnikowe – oprócz środka przeciwgrzybiczego zawierają także inne leki, np. leki przeciwzapalne.
Schematy na receptę:
- standard - codzienne przyjmowanie leków w wyznaczonym okresie leczenia;
- skrócony – okres leczenia ulega skróceniu, można go prowadzić w dawkach stałych lub zwiększać;
- przerywany - leczenie jest przepisywane w kilku krótkich kursach, przerwy między kursami są równe czasowi trwania kursów;
- terapia pulsacyjna - leczenie jest przepisywane w kilku krótkich kursach, przerwy między kursami są dłuższe niż czas trwania kursów.
Leki przeciwgrzybicze dzielą się ze względu na substancję czynną:
- triazole;
- alliloaminy;
- inne (leki trzeciej generacji).
Obecnie stosowany w terapii systemowejtylko leki trzeciej generacji.
Z terapią skojarzonąLeczenie miejscowe i ogólnoustrojowe prowadzone jest jednocześnie. Terapię skojarzoną stosuje się, gdy konieczne jest zwiększenie skuteczności terapii systemowej i skrócenie czasu leczenia.
Terapia korekcyjna(leczenie chorób współistniejących): aby wybrać schemat leczenia, należy ocenić ogólny stan somatyczny organizmu. Choroby takie jak zaburzenia krążenia w kończynach mogą utrudniać dostęp leku przeciwgrzybiczego do zmiany chorobowej. Dlatego przepisywane są leki poprawiające trofizm tkanek.
Ze względu na toksyczne działanie ogólnoustrojowych leków przeciwgrzybiczych należy wykluczyć chorobę wątroby i w razie potrzeby przepisać hepatoprotektory.
Domowe środki zaradcze
Przed zastosowaniem domowych sposobów należy skonsultować się z lekarzem. Za jego zgodą możesz skorzystać z następujących przepisów:
- jod. Przed użyciem stopy należy wyparować, umyć mydłem do prania, a następnie usunąć dotknięte obszary płytek paznokciowych. Następnie potraktuj paznokcie i skórę między palcami jodem, zanurz je w kąpieli z roztworem sody na 20-30 minut i dokładnie osusz;
- ocet. Na 3 litry wody weź 1 łyżkę. ocet jabłkowy i dodaj odrobinę nadmanganianu potasu. Zanurz stopy w kąpieli na 20-30 minut, a następnie dokładnie osusz;
- nadtlenek wodoru. Po dokładnym odparowaniu stóp usuń dotknięte obszary płytek paznokciowych. Nałóż na nie waciki nasączone nadtlenkiem wodoru, owiń bandażem i pozostaw na pół godziny.
Mity i niebezpieczne nieporozumienia w leczeniu grzybicy paznokci
Jednym z najważniejszych i najbardziej niebezpiecznych mitów jest to, że grzybica paznokci nie jest uważana za poważną chorobę. W rzeczywistości grzybica paznokci w miarę postępu może prowadzić do poważnych konsekwencji, w tym deformacji i całkowitego odrzucenia paznokci od łożyska paznokcia.
Ponadto zarażona osoba stwarza codzienne zagrożenie dla bliskich, ponieważ przebywając w jej pobliżu, oni również ryzykują zachorowaniem. Dlatego ważne jest, aby wiedzieć, jak wyleczyć grzybicę paznokci na czas.
Prognoza. Zapobieganie
Im szybciej pacjentka zgłosi się do lekarza z objawami grzybicy paznokci, tym szybciej można wyleczyć chorobę i przywrócić płytkę paznokcia. Przy długotrwałych procesach obejmujących cały paznokieć, leczenie grzybicy paznokci może być długotrwałe, ale jeśli zastosuje się wszystkie zalecenia, często następuje powrót do zdrowia. Jeżeli istnieją przeciwwskazania do leczenia systemowego, konieczne jest długotrwałe leczenie podtrzymujące lekami miejscowymi.
Dla zapobieganiaNależy przestrzegać zasad higieny osobistej i ograniczyć możliwość ponownego zakażenia:
- staraj się nosić wygodne i wysokiej jakości buty (aby zapobiec nadmiernemu poceniu się stóp);
- Zaleca się codzienną zmianę skarpetek i rajstop;
- używaj wyłącznie butów indywidualnych. W przypadku osób leczonych na grzybicę paznokci buty należy pielęgnować na początku leczenia, co najmniej raz w miesiącu przez cały okres leczenia oraz po jego zakończeniu;
- w razie potrzeby użyj antyperspirantów do stóp;
- korzystaj z indywidualnego zestawu do pielęgnacji paznokci (nożyczki, pilniki);
- przed i po wizycie w miejscach publicznych (basen, łaźnia, siłownia) stosuj zewnętrzne środki przeciwgrzybicze (spraye, kremy i kredki);
- zidentyfikować źródło infekcji grzybiczej w rodzinie i jednocześnie rozpocząć leczenie.
Zaleca się okresowe przeprowadzanie kuracji przeciwgrzybiczej przedmiotów osobistych, obuwia, wanien, podłóg i dywaników. Do tych celów można zastosować 40% roztwór kwasu octowego, 1% alkoholowy roztwór chlorheksydyny (przepisany przez lekarza) i roztwory dezynfekcyjne. Pościel można gotować w 1-2% roztworze sody mydlanej przez 20-30 minut, prasować w maksymalnej temperaturze.























